Jaskra młodzieńcza z otwartym kątem przesączania

- Wstęp
- Etiologia
- Genetyka
- Czynniki ryzyka
- Badanie lekarskie
- Leczenie farmakologiczne JMOK
- Leczenie zabiegowe JMOK
Jaskra młodzieńcza
Jaskra młodzieńcza z otwartym kątem (JMOK) przesączania (nie mylić z jaskrą wrodzoną lub dziecięcą) to rzadki podtyp jaskry diagnozowany u osób w wieku powyżej 10 lat (niektóre towarzystwa podają powyżej 3 lat) i poniżej 40 lat. Jest jednym z niewielu rodzajów jaskry, w którym dokładnie opisany jest czynnik patogenetyczny. Jest chorobą genetyczną, charakteryzującą się autosomalnie dominującym dziedziczeniem i młodym wiekiem pacjenta. W porównaniu z jaskrą pierwotną otwartego kąta u dorosłych (JPOK), jaskra młodzieńcza wykazuje tendencję do gwałtownego postępu, z silnie podwyższonym i zmiennym ciśnieniem wewnątrzgałkowym (IOP). Ponadto JMOK jest mniej wrażliwa na leki i często wymaga leczenia chirurgicznego. Leczenie chirurgiczne najczęściej polega na trabekulektomii, chociaż kontrolę IOP można uzyskać za pomocą implantów drenujących i chirurgii kąta przesączania. Jaskrę młodzieńczą należy odróżnić od jaskry wrodzonej (dziecięcej), która rozpoznawana jest w pierwszych latach życia i jest klinicznie odrębną jednostką chorobową o różnorodnej etiologii. Szacowana częstość występowania JMOK wynosi od 0,38 do 2 na 100 000 osób poniżej 35 roku życia.

Etiologia
Podobnie jak w przypadku pierwotnej jaskry z otwartym kątem przesączania, JMOK wiąże się z podwyższonym ciśnieniem wewnątrzgałkowym (IOP). Przypuszcza się, że wzrost IOP jest spowodowany nieprawidłową strukturą siateczki beleczkowania powodującą utrudnienie odpływu cieczy wodnistej z komory przedniej oka.
Genetyka
JMOK jest chorobą dziedziczną. Szczególnie ważna w patogenezie JMOK jest mutacja genu dla białka miocyliny (MYOC). Mutacje w tym genie powodują zaburzenia strukturalne siateczki beleczkowania i są silnie powiązane z JMOK. Ryzyko rozwoju JMOK u osób z mutacją w tym genie wynosi 61-100%. Wywołujące JMOK mutacje genu miocyliny występują również w JPOK u dorosłych, jednak z dużo mniejszą częstością (poniżej 4% przypadków).
Czynniki ryzyka
- Płeć męska: w cytowanych badaniach analizujących przypadki JMOK stwierdzono przewagę mężczyzn wynoszącą 64%
- Krótkowzroczność: 87% osób z JMOK ma krótkowzroczność, w rodzinach z JMOK krótkowzroczność występuje częściej u dotkniętych osób
- Istotne podwyższenie IOP: charakterystyczna cecha JMOK, IOP w tym typie jaskry osiągają wartości ponad 40 mmHg, a nawet ponad 50 mmHg powodując szybkie uszkodzenie nerwu wzrokowego
- Rasa czarna: w tej populacji częściej występuje JMOK, ale nie odpowiada to wyższej częstotliwości mutacji MYOC
- Wydatne wyrostki tęczówki
- Mutacja genu MYOC
Badanie lekarskie
Badania diagnostyczne w JMOK są podobne jak w JPOK. Badanie powinno obejmować pomiar IOP i grubości centralnej rogówki, a także ocenę kąta przesączania, tarczy nerwu wzrokowego i pola widzenia.
- IOP: powinno stosować się tonometrię aplanacyjną Goldmann (złoty standard). Młode osoby mogą mieć większą różnicę w pomiarze IOP między różnymi metodami.
- Pachymetria: rola pachymetrii w ocenie progresji JMOK nie została formalnie zbadana, ale obecnie jest zalecana w ramach diagnostyki i oceny, również przedoperacyjnej.
- Kąt tęczówkowo-rogówkowy: w JMOK przedni odcinek oka wydaje się prawidłowy podczas gonioskopii. Jednak w przypadkach z istotnie podwyższonych wartościach IOP można obserwować cechy dysgenezji kąta przesączania. Chorobie tej często towarzyszą wydatne wyrostki tęczówki.
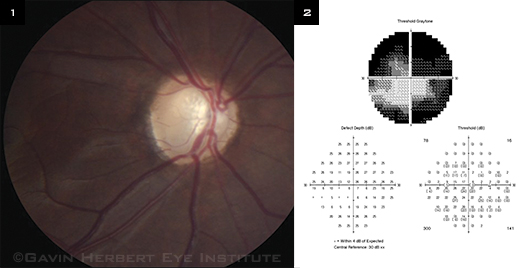
- Nerw wzrokowy: z uwagi na szybką progresję choroby, badanie dna oka po podaniu kropli rozszerzających źrenicę, często ujawnia zaawansowany zanik nerwu wzrokowego. Przeprowadzone analizy tarcz nerwu wzrokowego pacjentów z JMOK wykazały, iż ich wymiary są zwykle większe niż w innych typach jaskry, co dodatkowo może utrudniać diagnostykę. Badanie optycznej koherentnej tomografii komputerowej (OCT) z oceną morfometryczną tarczy nerwu wzrokowego oraz grubości włókien nerwowych (RNFL) jest w tym typie jaskry szczególnie pomocne.
- Pole widzenia: analiza pola widzenia Humphrey’a (HVF) jest złotym standardem. W przypadku młodszych dzieci, dla których wykonanie tego rodzaju perymetrii nie jest możliwe, można zastosować pola widzenia Goldmanna.
Leczenie farmakologiczne JMOK
W przeciwieństwie do jaskry wrodzonej, leczeniem pierwszego rzutu w JMOK jest leczenie farmokologicznie, a następnie chirurgicznie. Należy jednak zauważyć, że terapia JMOK jest często stosowana jako pomost do czasu wykonania zabiegu ze względu na stale podwyższone IOP, które słabo reaguje na leki, szczególnie w przypadkach z towarzyszącą dysgenezją kąta.
Leczenie farmakologiczne jest podobne jak w JPOK i obejmuje analogi prostaglandyn (u młodych osób obserwuje się częściej oporność na latanoprost, należy wówczas rozważyć bimatoprost), inhibitory anhydrazy węglanowej (u młodych częściej obserwuje się nadwrażliwość na tą grupę leków), beta-adrenolityki i agonistów adrenergicznych. Miotyki, takie jak pilokarpina, nie są zalecane, ponieważ mogą prowadzić do rozwoju cyst tęczówki oraz indukowanej krótkowzroczności. Ponadto leki z grupy alfa-agonistów (brimonidyna) należy stosować ostrożnie u małych dzieci ze względu na możliwe działania niepożądane, takie jak depresja ośrodkowego układu nerwowego i zaburzenia oddychania.
Leczenie zabiegowe JMOK
Opcje terapii chirurgicznej JMOK obejmują procedury filtracyjne (trabekulektomia), implanty drenażowe, zabiegi na kącie przesączania typu goniotomia oraz laserowe procedury cykloablacyjne.
Przez długie lata trabekulektomia była podstawą terapii chirurgicznej JMOK. Raportowanie wyniki podawały sukces terapeutyczny po 3 latach od wykonania zabiegu na poziomie 50–87% (jako sukces przyjmowano brak konieczności przyjmowania leków). Jednak operacja przetokowe w JMOK są na ogół mniej skuteczna w porównaniu z JPOK u dorosłych, ze względu na silniejszą reakcję gojenia tkanek i włóknienia podspojówkowego w młodych oczach. Śródoperacyjne stosowanie leków antyfibrotyczne, takich jak mitomycyna C (MMC), w celu zapobiegania zwłóknieniu jest złotym standardem w zabiegach przetokowych JMOK. Chociaż użycie MMC poprawia efekty długoterminowe zabiegów i skuteczniej obniża IOP, istnieje zwiększone ryzyko wystąpienia działań niepożądanych, w tym hipotonii pooperacyjnej, nieszczelności pęcherzyka filtracyjnego oraz stanów zapalnych.
Implanty drenujące i setony, takie jak zastawka jaskry Ahmeda, implant Molteno i implant Baerveldt są alternatywną terapią chirurgiczną dla JMOK. Implant może być korzystniejszy, gdy znaczne bliznowacenie podspojówkowe wyklucza operację przetokową. Operacje na kącie przesączania są częściej stosowane w chirurgicznym leczeniu jaskry wrodzonej i rzadziej w przypadku JMOK. Istnieją jednak doniesienia o dobrych efektach tych zabiegów w JMOK, szczególnie z współwystępującą dysgenezją kąta.
W obecnych czasach bardzo dynamicznie rozwijający się dział chirurgii jaskry – chirurgia małoinwazyjna (MIGS) wprowadza do użycia metody, które mogą okazać się skuteczne w leczeniu tego typu jaskry (np. implant XEN). Pacjenci z JMOK są jednak pacjentami młodymi, a zastosowana metoda operacyjna powinna być efektywna przez długi czas. W chwili obecnej brak jest jeszcze tak długoterminowych obserwacji efektów chirurgii MIGS, co nie pozwala na pełną ocenę ich skuteczności w JMOK. Wyniki są jednak bardzo obiecujące.
Pacjent z podejrzeniem jaskry młodzieńczej powinien mieć wykonane badanie genetyczne w kierunku mutacji genu miocyliny.
Źródło:
https://eyewiki.org/Juvenile_open_angle_glaucomaAdrian Smędowski – ZnanyLekarz.pl